Osteoarthritis

骨關節炎往往被認為是長壽的代價,是老年人的特徵!從某方面來說是對的,因為這種疾病更常見於在老年人,大約有30%的65歲以上的老年人患有此病,且在85歲以上的老年人中, 這一比例達到50% 以上。因此, 年齡越大, 患此病的風險就越大。 然而, 任何年齡的成年人都有可能發病。如果不分年齡,有15%的澳大利亞人患有此病,並且女性更為普遍。2007年估計有126萬人患有骨關節炎。
需要指出的是,該病的影響並非微不足道。肌肉骨骼疾病(包括骨關節炎)和其他健康問題(包括內分泌、腸胃、呼吸、神經和心血管疾病)一樣,會增加日常生活的難度,影響活動的興趣,令患者生活質量下降。有38-52%患者的日常生活受到限制。更嚴重的是,關節炎僅次於聽力障礙,成爲導致殘疾的主要原因。所幸的是,過去的10年被世界衛生組織(WHO)稱為骨絡和關節的10年,因爲人們沒有忽略關節炎對健康和幸福的重要性。
我們現在就看看osteoarthritis(骨關節炎)這個詞的意思。它是由一組希臘詞組合而成:Osteo是骨頭,arthro是關節,itis是炎症,當這幾個詞放在一起,就意味著骨骼和關節的炎症。然而,這樣定義太廣泛,因為有100多種不同類型的關節疾病會引起關節發炎。骨關節炎是指某一特殊類型的關節疾病。
要理解什麼是骨關節炎,我們首先要理解為什麼我們有關節以及關節的結構和功能。請想像一下,如果沒有關節,您就不能彎曲膝蓋,轉動頭部,或者合上雙手,那生活會是什麼樣子!那就能明白為什麼世界上大多數生物都會進化出關節,因爲關節的存在是出於適應環境的需要,而且,關節結構的進化使我們可以有效率地活動,即使某些關節一天活動數千次!
然而,活動能力是以身體的穩定為代價,所以關節的數量越多,整體的不穩定性就越大,這就好比鉸接式玩具蛇與一根棍子。但是,關節的機能已經進化出一定程度的穩定性,而穩定的方式和程度取決於該關節的功能。例如,骨盆比肩部穩定得多,因爲肩部需要活動的範圍很大。因此,關節的獨特結構,取決於它的功能和爲身體提供的活動性和穩定性。
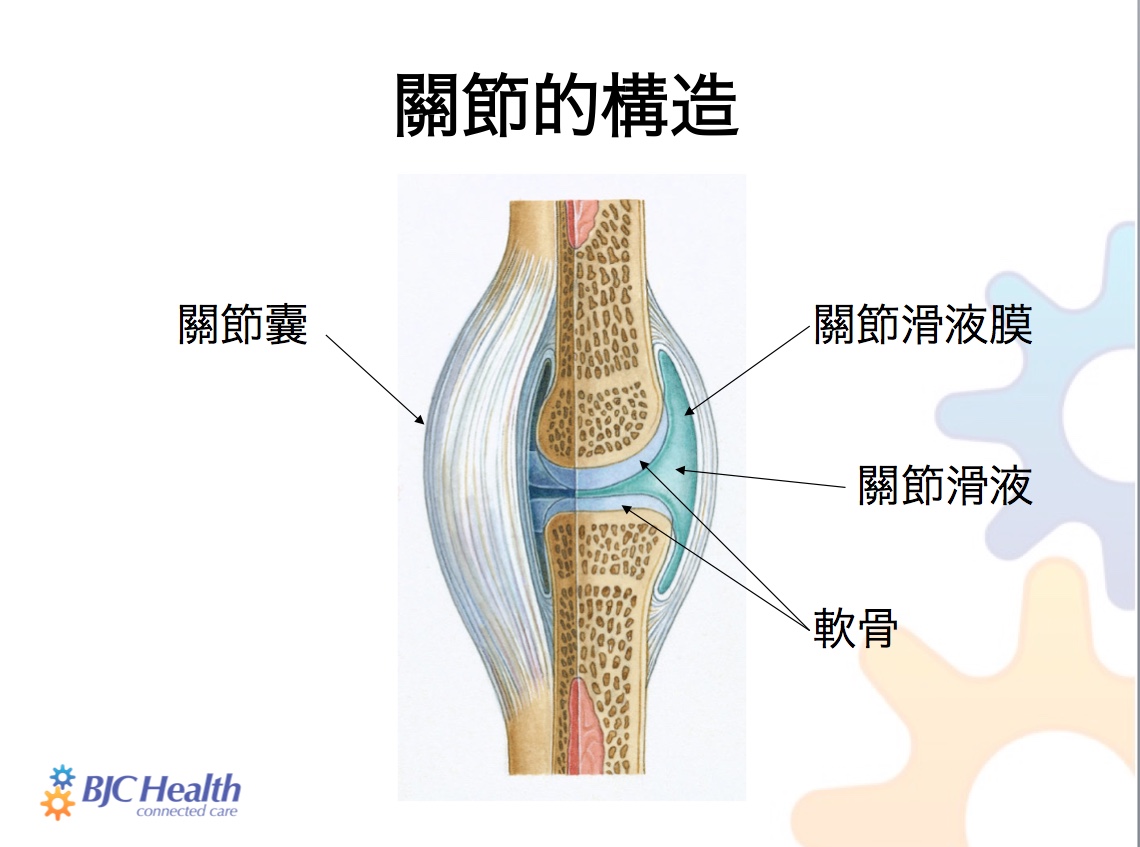
骨關節炎的診斷相對簡單。它的典型症狀是有特徵的疼痛,與其他關節炎(如類風濕性關節炎)引起的疼痛不同。骨關節炎的疼痛只限於關節,通常是由於活動使關節(即受影響的軟骨和下面的骨頭)承受的壓力增大而促發。通常,休息可以緩解疼痛。嚴重的患者可能會在夜間感到疼痛,影響睡眠。一般只要把關節放到舒適的位置,患者就能重新入睡。如果靜止一段時間後突然活動,關節疼痛會增加,而且通常是短暫的,活動多次後會就恢復正常。這被稱為"凝膠"現象。
骨關節炎與炎症性關節炎(如類風濕性關節炎)的疼痛非常不同。炎症性關節炎的疼痛通常因休息而加重,隨著活動的增加而改善,而且靜止一段時間後活動的疼痛會增加。更難的是區分骨關節炎和其他機械性原因(如韌帶扭傷,肌腱和肌肉拉傷,或其他關節結構受傷)造成的疼痛。
除了疼痛,骨關節炎還有其他的臨床特徵,包括僵硬、腫脹和變形。骨關節炎的僵硬一般持續時間較短,常為幾分鐘,最多不超過30分鐘。相比之下,炎症性關節炎引起的僵硬通常持續超過30分鐘。骨關節炎的腫脹程度可輕可重,但通常只出現於疾病的後期階段,而類風濕關節炎從發病開始就伴有腫脹。骨關節炎和炎症性關節炎均可引起變形,但是骨關節炎主要表現爲僵硬和結節,從而限制運動的範圍,使其功能受損。
診斷骨關節炎應先瞭解患者的臨床病史,然後進行徹底的檢查。在檢查中,如果發現典型的變形(如希伯登氏結節)、骨咿轧音(crepitus)、活動受限並且疼痛、腫脹(即關節積液)和關節沿線的壓痛,則很大可能是骨關節炎。Crepitus是一個醫學術語,用於描述臨床醫生在患者關節運動過程中感受到磨碎的感覺。骨關節炎的後期可能會出現韌帶鬆動,導致一定程度的不穩定。
即使以上的臨床徵狀足以診斷骨關節炎,但我們往往會使用X光檢查來確診。如發現關節空間狹窄,骨下面的關節線增厚(即軟骨下硬化)和骨刺,則意味着骨關節炎。最早出現的症狀是因爲關節軟骨變薄出現關節空間狹窄。雖然骨關節炎很容易確診,但是疾病的早期使用X光檢查卻很難發現細微的異常。
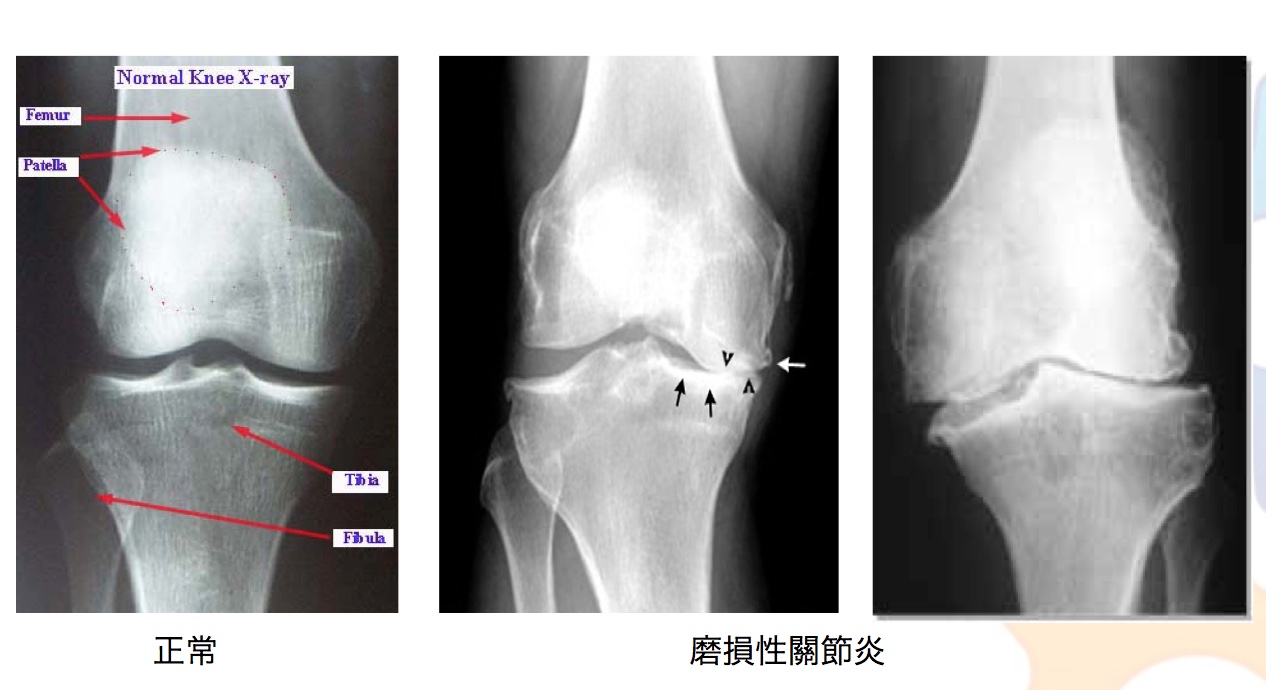
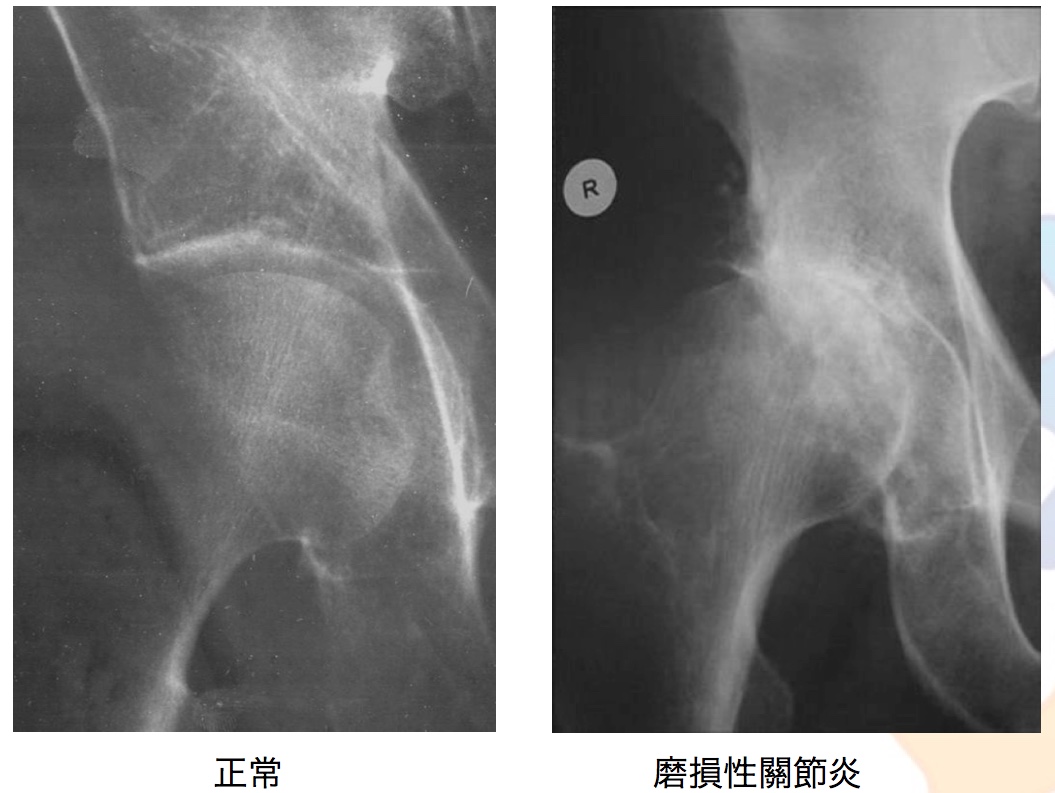
檢測骨關節炎有更精確的方法:電腦斷層掃描(CT)和磁共振成像(MRI)。MRI是最精確,因為它能看到軟骨組織,甚至可以計算出軟骨的總體積。也只有MRI可以看到軟骨下出現的腫脹,即骨髓水腫,這對骨關節炎的發現,預後和管理有一定的影響。MRI技術的發展減少了對關節鏡診斷手術的需求。
血液檢測不能診斷骨關節炎,但是能幫助排除其他關節疾病的可能性。
綜上所述,臨床醫生會考慮到患者的臨床病史以及成像檢測的結果,綜合評估疾病的位置和嚴重程度,制定疾病管理方案。下一部分我將進一步闡述治療疾病的方法,包括非藥物、藥物和手術的方法。
正如上部分所提到,骨關節炎的主要問題是軟骨退化。因此,我們先花時間瞭解軟骨到底是什麼。
軟骨主要由軟骨細胞構成。軟骨細胞由困在軟骨囊中稱爲骨母細胞的前體細胞所組成。他們的功能是生成基質(如膠原蛋白),使軟骨正常工作。骨母細胞困於軟骨囊的問題是,它們無法遷移到受損區域,因此,軟骨很難自我修復。更嚴重的是,軟骨基質對免疫細胞(如淋巴細胞和免疫球蛋白)形成屏障,進一步阻礙修復過程。同時,軟骨缺乏血液供應,意味著新的軟骨基質形成緩慢,限制了其癒合的能力。
因此,軟骨損傷日積月累發展成為骨關節炎,出現疼痛、變形,並最終失去功能。
患骨關節炎的軟骨是怎樣的?骨關節炎最初是由於軟骨細胞的病變,使保存水分的蛋白質減少,導致軟骨脫水,變得像舊的幹海綿那樣焦枯易碎。有外來壓力時,軟骨就出現裂縫。隨著更多裂縫的形成,軟骨碎片開始脫落,但沒有新的軟骨來填補縫隙。X光顯示骨骼之間的關節間隙變窄表示軟骨的缺失。最後,骨頭沒有軟骨覆蓋,導致關節的任何運動都是骨頭之間的摩擦。發病的早期,骨骼會嘗試強化發病區域,X光下可見軟骨下硬化和骨刺。但是,骨頭並不能像關節那樣承受如此多和重複的壓力,最終會勞損和疼痛。因此,骨關節炎的損傷一旦發生,就是一個不可逆和不可修復的過程。發病關節鄰近的骨頭會出現輕微骨折,導致腫脹,並刺激周圍的神經末梢,產生疼痛的感覺。關節的其他結構也會腫脹(如關節內襯)開始變形,最終喪失功能,限制患者的活動能力。
什麼原因導致軟骨細胞停止運作呢?這是許多研究關注的焦點,因爲如果找到答案就有可能阻止骨關節炎病的發展。迄今的研究找到了促發和助長骨關節炎的兩個重要因素-遺傳和生物力學給關節(和軟骨)異常的壓力。隨着對軟骨生物學有更多的瞭解,我們清楚知道遺傳在軟骨細胞功能方面發揮着重要作用,特別是某些特徵的疾病。例如,手和拇指底部的骨關節炎與遺傳的關係比膝蓋部分的骨關節炎更強,而且是母系遺傳。
基因決定骨骼(和關節)的結構和形狀,有異常的關節將更容易得病。典型的例子就是髖關節。最近發現,大腿骨末端的形狀(即股骨頸)以及其連接的骨盆杯(即髖臼)的形狀,有助預測髖關節骨關節炎的發生,因為異常的形狀會導致運動過程中兩個骨頭的摩擦,即股骨髖臼撞擊。
軟骨細胞的功能與生物力學也有很大關係。生物力學是指作用於某結構的力,在骨關節炎中就是指關節所受的力。許多因素可以影響關節的生物力學,包括關節的結構以及肌肉、肌腱和上下關節等周邊結構。例如,說腳骨和膝蓋骨相連是正確的,因為腳掌和腳踝的活動會直接影響膝蓋的活動。關節載荷過大會造成軟骨創傷,這包括患者的體重使關節的總體受力過大以及壓力在關節上的分佈(即生物力學)。關節創傷或韌帶損傷可以影響關節的穩定性,增加關節變形的機率,導致骨關節炎。
典型的例子是膝關節前交叉韌帶斷裂。該韌帶在膝關節的穩定性中起著非常重要的作用。那些要求在跑步時迅速改變方向的運動(例如足球、橄欖球和網球),運動員的交叉韌帶經常受傷,需要手術修復以恢復膝蓋的穩定性,使他們可以繼續運動。然而,他們該關節的骨關節炎發病率仍然增加。創傷能刺激軟骨細胞功能的一系列變化,最終導致關節喪失功能並激發骨關節炎。
最後,關節承受個人重量的壓力特別重要。這就是爲什麼肥胖的人比正常體重的人更容易患上膝蓋骨關節炎。研究表明,膝關節的炎症在超重的人群中發展得很快,而體重的輕微降低就能使疾病的發展速度放緩,因為體重減少1公斤,每走一步膝關節承受的壓力就會減少4公斤。在討論骨關節炎的健康管理時,我們將更詳細地闡述減肥的意義。
此外,還有代謝因素。已有證據表明,糖尿病等代謝疾病的患者患上骨關節炎的風險較高,而且與個人體重無關。雖然這方面還需進一步研究,但有可能找到這方面的治療方法,減少患病的風險或延緩其惡化。
治療骨關節炎的首要任務是延緩疾病的惡化,減輕相關症狀,並增強患病關節的功能。不幸的是,該病的發生和其損害是不可逆轉的。刺激軟骨重生,預防該病發生的研究還在繼續,但臨床使用還需要很長時間。
既然該病無法治癒,那麼,對疾病的干預就成了治療的目標。這需要藥物、物理治療和(必要時)手術治療相結合。患者對疾病的態度和對自己的護理非常重要。很多患者認為骨關節炎"只是衰老的一部分,所以只能被動地接受"。這種觀念是錯誤的,而且往往給患者帶來不必要的痛苦和負擔。相比之下,他們對高血壓或膽固醇升高等疾病的態度完全不同,儘管這些疾病對他們的生活影響很小甚至沒有,但他們仍然積極接受治療!
因此,我呼籲每一個骨關節炎的患者都積極地參與治療。很多患者被誤導,認爲藥物是治療的根本。我建議使用物理治療和改變生活方式的治療,也就是非藥物治療。事實上,目前也只有這些措施能長期地幫助患者。
正如在"骨關節炎的病理是什麼,發展下去的風險是什麼"中提到,關節所受的壓力會促進該疾病的形成和惡化。這些壓力來自多方面, 如一個人(對於負重關節)的體重、周邊肌肉的靈活性和強度、四肢和脊椎的整體對齊性以及所進行的活動。因此, 需要對生物力學進行評估,並制定解決方案。這會涉及到一個團隊—除了醫生, 還有物理治療師、運動生理學家和營養師在內的專業健康管理人員。
減肥可能很棘手, 但對骨關節炎至關重要的, 特別是膝蓋的骨關節炎, 因爲減肥與症狀的改善有很大的關係。如果只是減重5公斤,療效顯著嗎? 7 據統計, 體重減少1公斤, 患者走的每一步,膝蓋所承受的壓力就會減少4公斤 8 。最近的研究表明, 減肥有助保持軟骨的數量, 緩和疾病的症狀 9 。因此, 骨關節炎 (特別是膝關節) 的患者沒有任何藉口不制定減肥計劃, 而且最好是在營養師的指導下進行。有時, 甚至需要減肥手術。
有氧運動和阻力運動都是任何減肥計畫的一部分, 尤其是針對骨關節炎的減肥運動 10 ,但是,疾病本身往往會阻礙運動。因此, 需要慎重地選擇合適的有氧運動。步行和慢跑這樣的負重運動通常是患者最喜歡的, 因為所需的器材很少。 但如果犯病的是下肢關節, 這會增加患者的痛楚。相比之下, 騎自行車或游泳會是更好的選擇。運動生理學家可以針對患者的情況提供運動的頻率, 強度和持續時間方面的建議,爲患者選擇合適的運動方案。
前面提到骨關節炎與代謝綜合症有關, 特別是糖尿病。減肥和有氧運動不僅是治療糖尿病和相關代謝綜合症的基礎, 也是治療骨關節炎的基礎。因此, 患者要知道生活方式的改變,不僅能改善他們關節的疼痛,而且可以改善他們的總體和長期健康。
除了有氧運動, 強化局部肌肉的運動也很有用。最典型的例子就是腰椎的骨關節炎,可以通過加強核心肌肉的力量,幫助分擔從而減少受傷脊椎承擔的壓力。其他關節也是這樣, 例如加強四頭肌可以減緩膝蓋關節炎的症狀,加強肩袖肌肉可以減緩肩周炎的症狀。物理治療師是給這些運動方案的處方、監控的最合適人選。
此外, 物理治療師也可以識別和糾正引發骨關節炎和使其惡化的物理因素。他們可以用運動,按摩來放鬆緊繃的部分(如肌肉羣), 或者使用外力轉移受影響關節的壓力。例如,治療腳部,膝蓋甚至脊椎的關節炎,患者可以把矯形器放在鞋內。最後, 物理治療師也有其他專門緩解疼痛的方法, 如指按療法,局部電刺激神經療法和熱敷。
關節炎的止痛則以藥物治療爲主。醫生會用儘量少的劑量使疼痛控制在可耐受範圍 (因為完全消解疼痛是不可能的)。因此, 在沒有急性發作的情況下, 大多數醫生只用最少劑量的鎮痛藥, 再根據情況增加。目前,撲熱息痛是首選藥物, 需要定期服用 (如每天兩次,每次兩片)。雖然撲熱息痛是安全的, 但也有可能引發危及生命的併發症。它能消炎, 但效力不如非類固醇抗炎藥 (非甾體抗炎藥)。
比起撲熱息痛,多數患者更喜歡非類固醇抗炎藥。澳大利亞的市面上有很多非類固醇抗炎藥, 可以在藥房和某些特定的櫃檯購買。它們可以是塗抹在疼痛部位的藥霜或藥膏,也可以是藥片或膠囊,其止痛的效果與撲熱息痛一樣。但是,非類固醇抗炎藥也會引起不少併發症,其中一些更引起了媒體的極大關注。
最常見的併發症是造成消化道潰瘍並出血。科學家們最終研究出能避免該併發症的非類固醇抗炎藥。該藥含COX-2抑制劑,可以區分並只阻隔與炎症有關的生物酶COX-2,比起一般同時阻隔COX-1和 COX-2(环氧化酶)的非類固醇抗炎藥, 其引起消化道併發症的風險較低。
COX-2抑制劑會增加患心臟病的風險。 隨後的研究發現, 所有的非類固醇抗炎藥都會有此風險。因此在用藥前, 臨床醫生應評估患者的心血管疾病風險程度以及替代的藥物。非類固醇抗炎藥還會引起其他的併發症, 最重要是腎功能受損和血壓升高。因此, 建議患者在治療期間監測其腎功能和血壓。
考慮到藥物的效果和風險,非類固醇抗炎藥只會在疼痛爆發時,才會添加與日常使用的撲熱息痛一同使用, 且使用時間盡可能短。如果疼痛在用藥的2-3周後仍未穩定到正常水準,臨床醫生會考慮其他方式的治療。
即使用了以上的治療方法,有些患者的疼痛依然存在, 臨床醫生就要試用其他的方法:包括關節注射療法, 皮質類固醇, PRP自体血清注射和透明質酸。最常被用作注射治療的是皮質類固醇。它可以快速緩解發作時的疼痛, 但持續時間是因人而異。如果同時採取其他治療措施 (特別是物理治療),效果可能會更長。與類固醇注射相比, 透明質酸的持續時間較長。目前支持使用PRP的研究結果很少,而且因爲沒有政府補貼, 因此對患者來說可能相當昂貴。
許多患者認爲類固醇注射的次數不能太多,因爲有報告指這會造成軟骨的進一步損傷。但是, 近來的報告並沒有重申這一點。話雖如此, 類固醇注射有可能會發生併發症,最嚴重的是引發細菌感染。據估計, 感染的機率在一萬至五萬分之一。 類固醇注射後發生感染的症狀包括關節疼痛, 腫脹和發燒。一旦出現這些症狀, 患者應該尋求緊急醫療服務。
值得一提的是,在考慮手術之前,越來越多患者使用輔助療法,其中以使用葡萄糖胺、軟骨素和魚油最爲普遍。可惜幾乎沒有證據證明它們有效。曾有報導指出葡萄糖胺能延緩患者膝蓋疾病的惡化, 但是進一步研究的結果似乎並非如此。
最後, 患者什麼時候需要手術呢? 有兩種情況值得動手術。第一種是在疾病出現的早期階段,並且結構異常是引發該病和惡化的主要原因。手術可以糾正這些異常, 從而影響疾病的長期發展。例如,切除引發髖關節疾的多餘骨盆骨骼, 糾正膝蓋的錯位對齊, 或放鬆過度緊張的肌腱。
第二種情況, 是在疾病的後期, 上面提到的保守治療已經無效, 生活品質嚴重受損, 那麼就適合換關節了。現今手術的成功率和持久性都在改善, 假髖關節和膝蓋關節往往可以使用20年。
以上就是目前治療骨關節炎的方法。然而,預防疾病的發作和阻止其惡化才是治療的目的。目前最有希望的技術就是刺激軟骨再生, 例如幹細胞治療。現在已經能從脂肪組織中提取幹細胞,我們期待着研究的進一步結果。
綜上所述, 骨關節炎常見於老年人, 因此往往被認為是衰老的一部分, 但是相關症狀不應該成爲衰老的負擔和代價。相反, 我們可以通過各種不同的治療方法來減輕該病所帶來的痛苦, 增強關節的功能,改善患者的生活質量。
相關文獻:
Level 1, 17-21 Hunter Street
Parramatta, NSW 2150
Suite G5B, Ground Floor, 7
Help Street
Chatswood, NSW 2067